Tedavi Alanları
Meme Kanseri
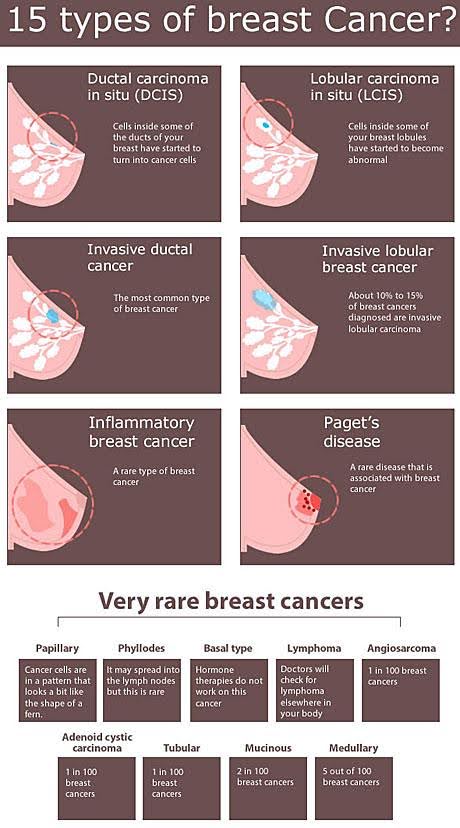
Meme kanseri türleri şunlardır:
- Duktal karsinoma in situ (DCIS)
- Lobüler karsinoma in situ (LCIS)
- İnvaziv duktal karsinom
- İnvaziv lobüler meme kanseri
- İnflamatuvar meme kanseri
- Meme başı Paget hastalığı
Çok nadir meme kanserleri:
- Papiller meme kanseri
- Fillodes (Phyllodes) tümörü
- Bazal tip meme kanseri
- Meme lenfoması
- Meme anjiyosarkomu
- Adenoid kistik karsinom
- Tübüler meme kanseri
- Müsinöz (kolloid) meme kanseri
- Medüller meme kanseri
Meme kanseri, kadınlarda en sık görülen solid tümör olup tüm kadın kanserlerinin yaklaşık üçte birini oluştururken, erkeklerde çok daha nadir görülür ve tüm meme kanserlerinin yaklaşık %1’ini meydana getirir. Buna rağmen her iki cinsiyette de benzer tanısal ve tedavi yaklaşımları gerektiren önemli bir hastalıktır. 1,2 Meme kanseri, tek tip bir hastalık değil, mikroskop altında görülen histolojik alt tipler ve tümör hücrelerinin taşıdığı moleküler özelliklere göre farklı klinik davranışlar gösteren geniş, heterojen bir hastalık grubudur. En sık görülen tip, süt kanalı hücrelerinden gelişen invaziv duktal karsinom, bunu lobüllerden kaynaklanan invaziv lobüler karsinom izler. Daha nadir olarak müsinöz, tübüler, papiller, medüller ve bazı çok nadir (anjiyosarkom, adenoid kistik karsinom, fillodes vb.) özel tip tümörler görülür. Meme kanseri tanısı konduğunda türünün doğru belirlenmesi, hem tedavi seçimi hem de hastalığın gidişatını öngörmek için kritik öneme sahiptir. 3
Epidemiyoloji ve risk faktörleri
- Sıklık: Kadınlarda en sık görülen kanser; olguların %80’i 50 yaş üzerindedir.
- Hormonal faktörler: Erken menarş, geç menopoz, hiç doğum yapmamış olmak, geç yaşta ilk doğum, uzun süre östrojen/östrojen-progesteron replasman tedavisi.
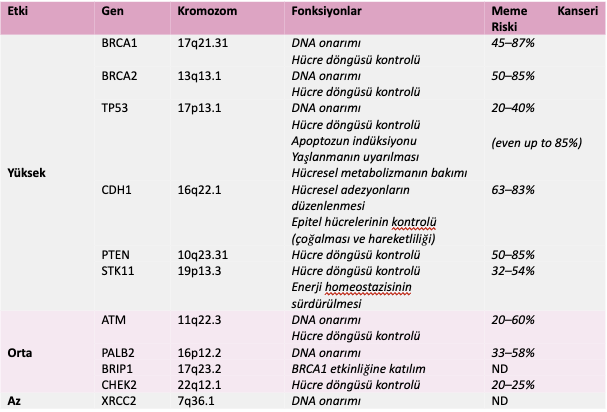
- Genetik yatkınlık:
- Kalıtsal BRCA1/2, PALB2, CHEK2, TP53 mutasyonları
- Birinci derece akrabada (anne, kız kardeş, kız) meme kanseri öyküsü
- Yaşam tarzı: Obezite, fiziksel inaktivite, alkol kullanımı, yüksek yağ içerikli beslenme, sigara.
- Diğer: Önceki göğüs duvarı radyoterapisi, atipik hiperplazi, yoğun meme dokusu.
Meme kanseri dünya genelinde kadınlarda en sık görülen kanser olup her yıl yaklaşık 2–2,5 milyon yeni olgu tanı almaktadır ve olguların çoğu 50 yaş üzerindedir. Erkeklerde ise çok daha nadir olup tüm meme kanserlerinin yaklaşık %1’ini temsil eder. Hastalık, değiştirilemeyen risk faktörleri (ileri yaş, kadın cinsiyet, aile öyküsü, BRCA1/2 ve diğer kalıtsal mutasyonlar, erken menarş, geç menopoz, yoğun meme dokusu) ile değiştirilebilir faktörlerin (obezite, hareketsiz yaşam, alkol kullanımı, uzun süreli hormon replasman tedavisi, doğurganlık ve emzirme alışkanlıklarındaki değişiklikler) birleşimi sonucu ortaya çıkar. Bu nedenle, tüm kadınların (ve daha nadir de olsa erkeklerin) kendi yaşına ve risk profilüne uygun tarama programlarına katılması, sağlıklı yaşam tarzı benimsemesi ve ailede kalıtsal kanser öyküsü varsa genetik danışmanlık alması önemlidir. 1,2,3
Tanı ve Evereleme
Meme kanserinin tanısı, klinik muayene ve görüntüleme ile şüphelenilen bir lezyondan mutlaka biyopsi alınarak konur, ve mamografi, meme ultrasonu temel görüntüleme yöntemleri olup, seçilmiş olgularda meme MR’ı tümörün yayılımını ve ek odakları göstermek için kullanılır. Biyopsiyle elde edilen dokunun histopatolojik incelemesi hem kanser tanısını kesinleştirir hem de hormon reseptörleri, HER2 durumu ve proliferasyon indeksi gibi tedaviyi belirleyen biyolojik özellikleri ortaya koyar.
Meme kanserinde evreleme, hastalığın yaygınlığını belirlemek için yapılır ve tedavi planının temelini oluşturur. Klinik evreleme (k) muayene, görüntüleme ve biyopsi bulgularına dayanarak ameliyat öncesi yapılır. Patolojik evreleme (p) ise ameliyatla çıkarılan tümör ve lenf düğümlerinin mikroskop altında incelenmesiyle kesinleştirilir. Her iki durumda da tümörün boyutu (T), koltuk altı ve diğer lenf düğümlerine yayılım durumu (N) ve uzak organ metastazı varlığı (M) birlikte değerlendirilerek hastalık evresi (I–IV) belirlenir. 4
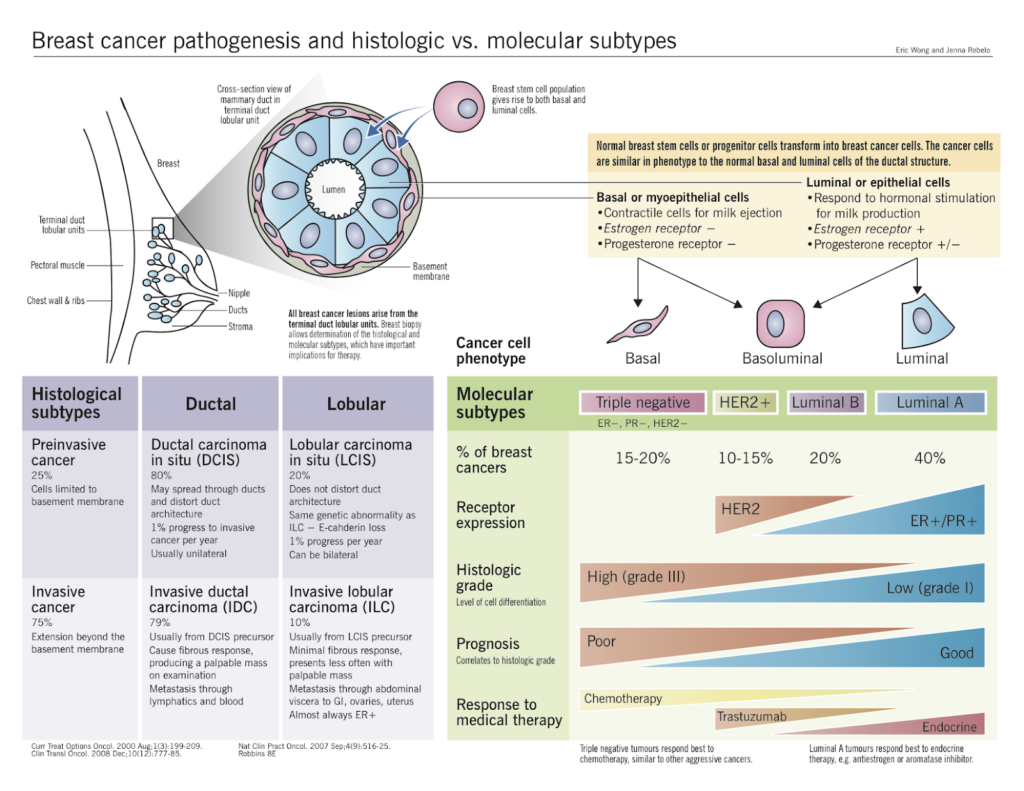
Histolojik Alt Tipler
Dünya Sağlık Örgütü sınıflamasına göre meme kanserlerinin %70–80’i invaziv duktal karsinom, %10–15’i invaziv lobüler karsinomdur; geri kalanı daha nadir alt tiplerdir. 3,5,6
Başlıca histolojik alt tipler:
- İnvaziv duktal karsinom: Tüm olguların büyük kısmı; tedavi kararlarında moleküler alt tip belirleyicidir.
- İnvaziv lobüler karsinom: Sıklıkla hormon reseptör pozitif, “tek sıra” hücre dizilimi ile karakterli.
- Müsinöz, tübüler, papiller, medüller vb. özel tipler: Çoğu düşük dereceli ve daha iyi prognozludur.
- Metaplastik karsinom, anjiyosarkom, fillodes tümörü gibi nadir tipler: Daha agresif seyir gösterebilir, tedavi yaklaşımı farklılık gösterebilir.
Moleküler Alt Tipler
Günlük pratikte tümör; ER, PR, HER2 ve Ki-67 boyaları ile dört ana gruba ayrılır 7:
- Luminal A
- ER ve/veya PR pozitif, HER2 negatif, Ki-67 düşük
- Daha yavaş büyür, hormon tedavisine çok iyi cevap verir.
- Luminal B
- ER pozitif, PR düşük/negatif olabilir, Ki-67 yüksek; HER2 pozitif veya negatif olabilir
- Daha agresif; hormon tedavisi + kemoterapi kombinasyonu gerektirebilir.
- HER2-zengin (HER2-enriched)
- ER/PR negatif, HER2 amplifiye
- Tedavinin temelini anti-HER2 hedefe yönelik ilaçlar oluşturur.
- Üçlü negatif meme kanseri (TNBC)
- ER, PR ve HER2 negatif
- Daha agresif, özellikle genç ve BRCA1 taşıyıcılarında sık; kemoterapi ve immünoterapi ana tedavi seçenekleridir.
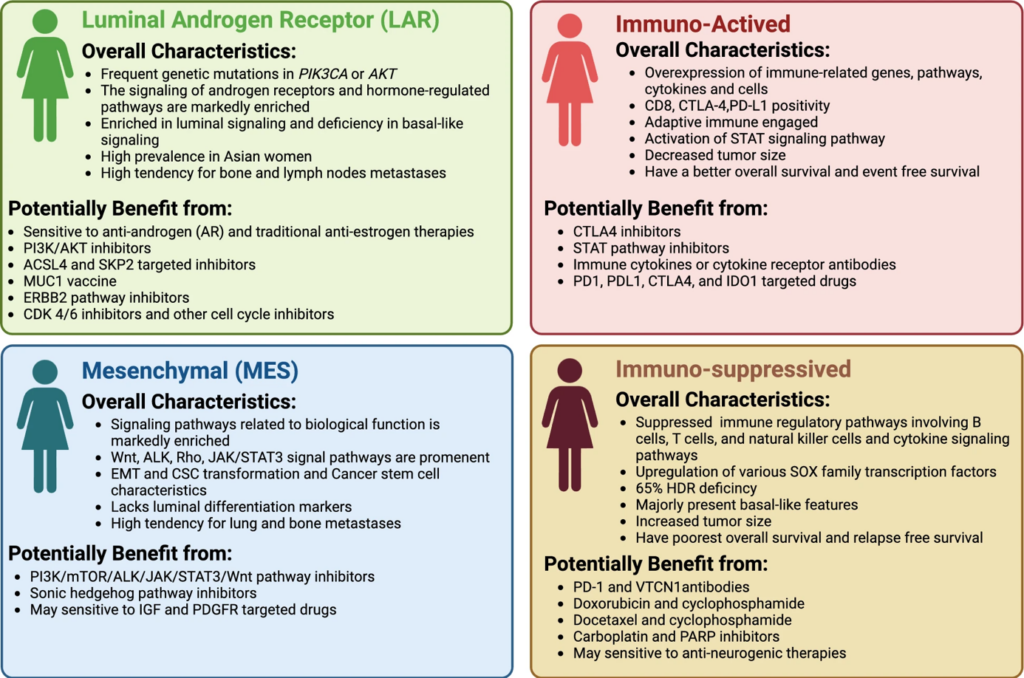
Üçlü negatif meme kanserinde ayrıntılı moleküler alt tipler
Moleküler analizlerle TNBC’nin kendi içinde de farklı alt tiplere ayrıldığı gösterilmiştir. 9 Lehmann ve ark.’nın tanımladığı sınıflama sık kullanılır:
- Basal-like 1 (BL1): DNA onarım ve hücre proliferasyon genleri baskın.
- Basal-like 2 (BL2): Büyüme faktörü reseptörleri (EGFR vb.) ve sinyal yolları önde.
- Immunomodulatory (IM): Bağışıklık hücreleri ve sitokin genlerinin yoğun olduğu, immünoterapiye daha duyarlı alt tip.
- Mesenchymal (M) ve Mesenchymal stem-like (MSL): Epitel-mezenkimal geçiş, kök hücre özellikleri, yüksek invazivlik.
- Luminal Androgen Receptor (LAR): Androjen reseptörü pozitif, hormonal ve hedefe yönelik tedavilere aday grup.
Anahtar Onkogenik Sinyal Yolları
Meme kanseri gelişimi ve tedavi direnci, birkaç temel sinyal yolunun bozulması ile ilişkilidir 3,7:
- Hormon reseptör (ER/PR) yolu
- Östrojen ve progesteron, hücre çoğalmasını artıran genleri aktive eder.
- ESR1 mutasyonları, aromataz inhibitörlerine dirençle ilişkilidir.
- HER2 (ERBB2) sinyal yolu
- HER2 amplifikasyonu, PI3K/AKT/mTOR ve RAS/MAPK yolaklarını aktive ederek hızlı çoğalma ve metastaza yol açar.
- PI3K/AKT/mTOR yolu
- Hücre büyümesi, metabolizma ve hayatta kalmanın ana düzenleyicisi.
- PIK3CA mutasyonu HR-pozitif tümörlerin yaklaşık %40’ında görülür ve bu yolağı sürekli açık tutar.
- RAS/MAPK yolu
- Özellikle HER2+ ve TNBC’de hücre proliferasyonu ve tedavi direncinde rol oynar.
- Wnt/β-katenin, Notch ve JAK/STAT yolları
- Tümör kök hücreleri, epitel-mezenkimal geçiş, bağışıklık kaçışı ve kemorezistans ile ilişkilidir.
Prognostik Biyobelirteçler (Sık Genetik Değişiklikler)
Klinik pratikte prognozu belirlemede hem klasik hem de moleküler belirteçler kullanılır 3,10:
- Klasik parametreler: Tümör evresi (TNM), lenf nodu tutulumu, histolojik derece, tümör boyutu.
- İmmünohistokimyasal belirteçler:
- ER, PR: Pozitiflik endokrin tedaviye yanıtı gösterir.
- HER2: Pozitif hastalar anti-HER2 tedaviden fayda görür.
- Ki-67: Proliferasyon indeksi; yüksek değerler daha agresif biyoloji ile ilişkilidir.
- Sık görülen gen alterasyonları:
- PIK3CA mutasyonu (özellikle HR+ tümörlerde)
- TP53 mutasyonu (TNBC ve HER2+ alt tiplerde sık)
- BRCA1/2 germline mutasyonları (kalıtsal meme/over kanseri sendromu)
- ESR1 mutasyonları (endokrin tedavi direnci)
- Diğerleri: GATA3, MAP3K1, CDH1 (lobüler kanserde), PTEN kaybı vb.
En Çok Görülen Metastatik Bölgeler
Meme kanseri en sık şu organlara metastaz yapar:
- Kemik (özellikle omurga, pelvis, kaburgalar)
- Akciğer ve plevra
- Karaciğer
- Beyin ve merkezi sinir sistemi
- Uzak lenf nodları
Kemik metastazı genellikle ağrı, kırık riski ve kalsiyum dengesinde bozulma ile kendini gösterebilir. Akciğer ve plevra tutulumu nefes darlığı ve öksürük, karaciğer metastazı karın şişliği, iştahsızlık ve karaciğer fonksiyon bozuklukları ile belirti verebilir. Beyin metastazları baş ağrısı, görme bozukluğu, dengesizlik veya nörolojik kayıplarla ortaya çıkabilir. Hangi organa yayılma eğiliminin daha baskın olduğu, tümörün hormon reseptör ve HER2 durumuna göre değişebilir. Bu nedenle metastatik hastalarda şikâyetler yakından izlenir ve gerektiğinde hedefe yönelik görüntüleme yapılır. 3
Tedavi Stratejileri (Özet)
Tedavi, tümörün evresi, histolojik ve moleküler alt tipi, hastanın yaşı, komorbiditeleri ve tercihine göre multidisipliner konseyde planlanır.
Cerrahi
- Memeyi koruyucu cerrahi veya mastektomi
- Sentinel lenf nodu biyopsisi veya aksiller diseksiyon
Radyoterapi
- Meme koruyucu cerrahi sonrası standard; mastektomi sonrası seçilmiş hastalarda.
Sistemik tedaviler
Endokrin tedavi:
- ER/PR pozitif hastalarda tamoksifen, aromataz inhibitörleri, fulvestrant
- Metastatik HR+ hastalıkta bunlara ek CDK4/6 inhibitörleri (palbosiklib, ribosiklib vb.)
Kemoterapi:
- Neoadjuvan (ameliyat öncesi) veya adjuvan (ameliyat sonrası) dönemde, yüksek riskli veya TNBC/HER2+ tümörlerde.
Hedefe yönelik tedaviler:
- Anti-HER2 ajanlar: trastuzumab, pertuzumab, T-DM1, T-DXd
- PI3K/AKT/mTOR yolu inhibitörleri: PIK3CA mutasyonlu HR+ tümörlerde PI3K inhibitörleri, mTOR inhibitörleri.
- PARP inhibitörleri: BRCA1/2 mutasyonu taşıyan hastalarda.
İmmünoterapi:
- PD-L1 pozitif metastatik TNBC’de immün kontrol noktası inhibitörleri (ör. anti-PD-1/PD-L1) kemoterapi ile kombine edilir.
Takip ve uzun dönem yönetim
- Tedaviye bağlı geç yan etkilerin yönetimi, osteoporoz ve kardiyotoksisite takibi
- Nüks taraması, yaşam tarzı düzenlemeleri ve genetik danışmanlık
Sıkça Sorulan Sorular
Meme koruyucu cerrahisi güvenli mi?
Uygun evre ve tümör-meme oranı olan olgularda, radyoterapi ile birlikte etkin ve güvenli bir tedavi seçeneğidir.
Kemoterapi her hastada gerekli midir?
Hayır. Karar tümör alt tipi, evre ve risk skorlamasına göre verilir. Bazı HR+ olgularda genomik test sonuçları, kemoterapisiz yaklaşımı destekleyebilir.
Hamilelikte tedavi görülür mü?
Evet. Uzman ekip kontrolünde, uygun kemoterapi protokolleriyle gebelikte tedavi uygulanabilir; ayrıntılı değerlendirme gerektirir.
İletişim
Size Nasıl Yardımcı Olabilirim?
Galen Tınaztepe Bayraklı Hastanesi
- 0 (232) 966 14 14
- 0530 915 15 62
- destek@ibrahimpetekkaya.com
- Manavkuyu, 250. Sk. No: 23, Bayraklı/İzmir

