Tedavi Alanları
Jinekolojik Kanserler
- Serviks (rahim ağzı) kanseri
- Servikal skuamöz hücreli karsinom
- Servikal adenokarsinom / adenoskuamöz karsinom
- (Daha nadir) servikal nöroendokrin tümörler
- Endometrium ve uterus kanserleri
- Endometrioid endometrium karsinomu (low-grade / high-grade)
- Seröz endometrium karsinomu
- Berrak hücreli endometrium karsinomu
- Karma (mikst) endometrium karsinomları
- Uterin sarkomlar
- Leiomyosarkom
- Endometrial stromal sarkom (low-grade / high-grade)
- Undiferansiye uterin sarkom
- Adenosarkom
- Over / Fallop tüpü / Primer peritoneal epitelyal kanserler
- Yüksek dereceli seröz karsinom
- Düşük dereceli seröz karsinom
- Endometrioid over karsinomu (özellikle Grade 1 endometrioid karsinom)
- Berrak hücreli over karsinomu
- Müsinöz over karsinomu
- Epitelyal over kanseri / Fallop tüpü kanseri / Primer peritoneal karsinom
- Over germ hücreli (eşey hücreli) malign tümörler
- Disgerminom
- Yolk sac (endodermal sinüs) tümörü
- İmmatür teratom
- Mikst germ hücreli tümör
- Koryokarsinom (ovaryan kaynaklı)
- Over seks-kord stromal tümörleri
- Granüloza hücreli tümör (erişkin / juvenil tip)
- Teka-granüloza hücreli tümörler
- Sertoli–Leydig hücreli tümörler
- Borderline (düşük malign potansiyelli) over tümörleri
- Seröz borderline epitelyal tümör
- Müsinöz borderline epitelyal tümör
- Diğer borderline epitelyal tümörler
- Vajinal kanser
- Vajinal skuamöz hücreli karsinom
- Vajinal adenokarsinom
- (Daha nadir) Vajinal melanom ve diğer nadir histolojiler
- Vulva kanserleri
- Vulvar skuamöz hücreli karsinom
- Vulvar adenokarsinom
- Vulvar ve vulvovajinal melanom (kutanöz / mukozal)
- Gestasyonel trofoblastik hastalık ve tümörler
- Tam ve parsiyel mol hidatiform
- İnvaziv mol
- Gestasyonel koryokarsinom
- Plasental site trofoblastik tümör, epitelyal trofoblastik tümör
Çok nadir görülen jinekolojik kanserler / alt tipler
- Ovaryan karsinosarkom (malignant mikst Müllerian tumor)
- Uterin karsinosarkom
- Ovaryan berrak hücreli karsinom (özellikle saf berrak hücre varyantları)
- Ovaryan düşük dereceli seröz karsinom
- Ovaryan müsinöz neoplazmlar (invaziv olmayan ve invaziv nadir varyantlar)
- Ovaryan küçük hücreli karsinom, hiperkalsemik tip
- Nadir over germ hücreli tümörler (ör. embriyonal karsinom, saf koryokarsinom)
- Nadir seks-kord stromal tümörler (ör. saf teka hücreli tümör, farklılaşmamış seks-kord stromal tümörler)
- Vulvar ve vulvovajinal melanomlar (kutanöz ve mukozal tipler)
- Vulvar adenokarsinom ve Paget hastalığı ile ilişkili adenokarsinomlar
- Primer fallop tüpü karsinomu (epitelyal over kanserine göre oldukça nadir)
- Gestasyonel trofoblastik tümörlerin nadir varyantları
- Plasental site trofoblastik tümör
- Epitelyal trofoblastik tümör
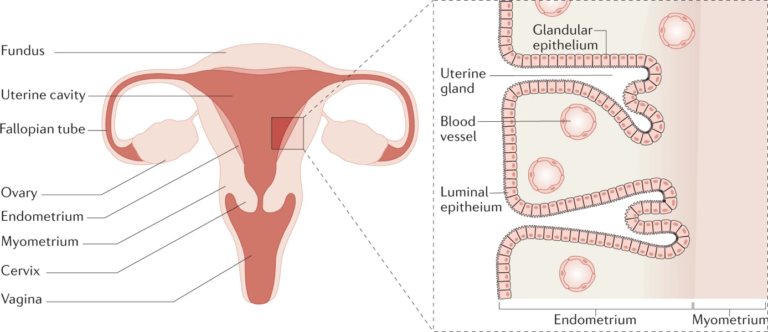
Jinekolojik kanserler dünya genelinde kadınlarda en sık görülen solid tümörler arasında yer alır ve yaşam boyu yaklaşık her 5–6 kadından birinde bu gruptan bir kanser geliştiği tahmin edilmektedir. 1 Jinekolojik kanserler; pelvis bölgesindeki üreme organlarından kaynaklanan heterojen bir tümör grubudur. En sık görülenler serviks (rahim ağzı), endometrium (rahim içi), over–tuba–primer peritoneal kanserler, vulva ve vajina kanserleridir. Daha nadir olarak uterin sarkomlar (özellikle leiomyosarkom ve endometrial stromal sarkom), overin germ hücreli ve seks-kord stromal tümörleri, gestasyonel trofoblastik tümörler ve vulva/vajina ya da serviksten gelişen melanom ve nöroendokrin tümörler görülür. Bu geniş yelpaze, hem moleküler özellikler hem de tedavi yaklaşımı açısından birbirinden oldukça farklı hastalıkları kapsar.
Serviks kanseri, yüksek riskli HPV enfeksiyonuyla yakın ilişkisi nedeniyle önlenebilir kanser örneklerinden biridir; endometrium kanseri çoğunlukla menopoz sonrası anormal kanama ile erken evrede yakalanabilir; over kanseri ise uzun süre sessiz seyrederek çoğu zaman karın içine yayılmış ileri evrede tanı alır. Vulva ve vajina kanserleri daha nadir görülse de özellikle ileri yaşta ve HPV ile ilişkili lezyonlarda risk artmaktadır. Uterin sarkomlar ve trofoblastik tümörler ise nadir fakat biyolojik olarak agresif tümörlerdir. Modern onkoloji, bu tümörleri sadece “nereden çıktığına” göre değil, altta yatan genetik ve moleküler özelliklerine göre de sınıflandırarak daha kişiselleştirilmiş tedaviler geliştirmeye çalışmaktadır. 2,3,4,5
Epidemiyoloji ve Risk Faktörleri
Jinekolojik kanserler de çoğunlukla değiştirilemeyen (yaş, genetik yatkınlık, hormonal öykü) ve değiştirilebilir (obezite, sigara, fiziksel inaktivite, HPV’ye maruziyet) pek çok faktörün birleşimiyle ortaya çıkar. Bu nedenle kadınların kendi yaşına ve risk profilına uygun tarama ve aşı programlarına katılması, sağlıklı yaşam tarzı benimsemesi ve ailede kalıtsal kanser öyküsü varsa genetik danışmanlık alması büyük önem taşır.
- Sıklık
- Jinekolojik kanserler (rahim, rahim ağzı, yumurtalık, vulva, vajina) kadınlarda en sık görülen solid tümörler arasındadır.
- Gelişmekte olan ülkelerde serviks kanseri, gelişmiş ülkelerde ise endometrium ve over kanseri daha sık görülür.
- Enfeksiyöz faktörler (özellikle HPV)
- Serviks kanserlerinin büyük çoğunluğu kalıcı yüksek riskli HPV enfeksiyonu (özellikle tip 16 ve 18) ile ilişkilidir.
- HPV, vulva ve vajina kanserlerinin önemli bir kısmında da rol oynar.
- Cinsel aktivitenin erken yaşta başlaması, çok eşlilik, prezervatif kullanımının yetersiz olması ve bağışıklık yetmezliği HPV’ye bağlı kanser riskini artırır.
- Hormonal ve metabolik faktörler
- Endometrium kanseri; obezite, insülin direnci/diyabet, hipertansiyon, erken menarş–geç menopoz, hiç doğum yapmamış olmak ve uzun süreli östrojen maruziyeti (anovulatuar sikluslar, sadece östrojen içeren hormon replasman tedavisi, tamoksifen kullanımı) ile yakından ilişkilidir.
- Bazı düşük dereceli over tümörleri de östrojen/progesteron dengesizliği ve endometriozisle ilişkili olabilir.
- Genetik yatkınlık
- BRCA1/2 ve diğer homolog rekombinasyon gen mutasyonları: Özellikle yüksek dereceli seröz over, tubal ve primer peritoneal kanser riskini belirgin artırır.
- Lynch sendromu (MLH1, MSH2, MSH6, PMS2, EPCAM): Endometrium ve bazı non-seröz over kanserleri için güçlü risk faktörüdür.
- PTEN, STK11, TP53 gibi genlerdeki kalıtsal mutasyonlar, nadir fakat önemli jinekolojik kanser sendromlarıyla ilişkilidir (Cowden, Peutz–Jeghers, Li-Fraumeni vb.).
- Yaşam tarzı ve çevresel faktörler
- Obezite, fiziksel inaktivite, yüksek kalorili beslenme, alkol ve sigara kullanımı; özellikle endometrium ve over kanseri riskini artırır.
- Uzun süreli oral kontraseptif kullanımı ise over kanseri riskini azaltırken, serviks kanserinde diğer risk faktörleriyle birlikte değerlendirildiğinde hafif risk artışı ile ilişkilendirilebilir.
- Diğer faktörler
- Önceden pelvik bölgeye radyoterapi uygulanmış olması, ileri yaş, kronik inflamatuvar dermatozlar (örneğin vulvada lichen sclerosus) ve uzun süreli immün baskılanma (organ nakli, HIV enfeksiyonu vb.) bazı jinekolojik kanserlerin gelişimini kolaylaştırabilir.
- Uterin sarkomlar nadirdir; daha önce pelvik radyoterapi almış olmak ve bazı herediter sendromlar (örneğin Li-Fraumeni, HLRCC) ile ilişkili bulunmuştur.
Tanı ve Evreleme
Jinekolojik kanserlerin çoğu, vajinal kanama düzensizliği, pelvik ağrı, akıntı, karın şişliği veya ele gelen kitle gibi şikâyetlerle fark edilir, ancak serviks ve over kanserlerinde erken evrede belirti hiç olmayabilir. Tarama programları içinde Pap smear ve HPV testi, serviks kanserinin öncül lezyonlarını yakalamada kritik rol oynar. Endometrium kanserinde tanı için transvajinal ultrasonografi ve endometrial biyopsi; over ve tuba kanserlerinde ise pelvik muayene, görüntüleme yöntemleri ve sıklıkla cerrahi eksplorasyon kullanılır. Vajina ve vulva kanserlerinde gözle görülür lezyonların kolposkopi ve biyopsi ile değerlendirilmesi esastır. Evreleme; serviks kanserinde ağırlıklı olarak klinik ve görüntüleme temelli FIGO sistemine, diğer jinekolojik kanserlerde ise çoğunlukla cerrahi-patolojik bulgulara (tümör boyutu, lenf nodu tutulumu, komşu organ ve uzak metastaz varlığı) dayanır ve TNM ile uyumludur. 8
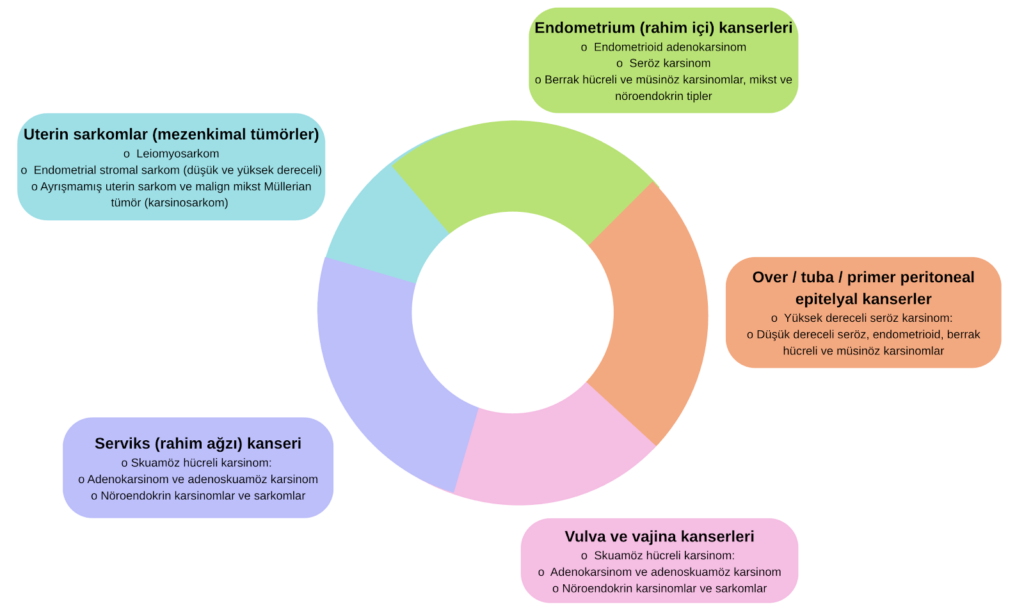
Histolojik Alt Tipler
Dünya Sağlık Örgütü sınıflamasına göre jinekolojik kanserlerin büyük kısmı epitelyal tümörlerdir; bunların önemli bölümü endometrium ve over kaynaklıdır. Daha nadir gruplar arasında germ hücreli tümörler, seks kord–stromal tümörler ve uterin sarkomlar yer alır. Histolojik alt tip, hem hastalığın gidişatını hem de tedavi yaklaşımını belirleyen temel faktörlerden biridir. 2, 6, 8, 9, 10
Başlıca histolojik alt tipler:
- Endometrium (rahim içi) kanserleri
- Endometrioid adenokarsinom: En sık görülen tip; çoğu hormon reseptör pozitif, görece daha iyi prognozludur.
- Seröz karsinom: Yüksek dereceli, agresif seyirli; sıklıkla ileri evrede tanı alır.
- Berrak hücreli ve müsinöz karsinomlar, mikst ve nöroendokrin tipler: Daha nadir, genellikle yüksek riskli alt tiplerdir.
- Over / tuba / primer peritoneal epitelyal kanserler
- Yüksek dereceli seröz karsinom: Over kanserlerinin büyük kısmını oluşturur; hızlı büyür, sistemik tedavi gereksinimi yüksektir.
- Düşük dereceli seröz, endometrioid, berrak hücreli ve müsinöz karsinomlar: Daha özgün moleküler profillere ve değişken prognoza sahip özel alt tiplerdir.
- Serviks (rahim ağzı) kanseri
- Skuamöz hücreli karsinom: En sık histolojik tip; çoğu yüksek riskli HPV ile ilişkilidir.
- Adenokarsinom ve adenoskuamöz karsinom: Daha az görülür, bazı varyantları daha agresif seyredebilir.
- Nöroendokrin karsinomlar ve sarkomlar: Çok nadir fakat oldukça hızlı ilerleyen alt tiplerdir.
- Vulva ve vajina kanserleri
- Skuamöz hücreli karsinom: Bu bölgelerin en sık görülen malign tümörüdür; HPV ilişkili ve HPV-negatif alt tipleri vardır.
- Melanom, adenokarsinom ve yumuşak doku sarkomları: Nadir görülen, tedavi yaklaşımı farklılık gösterebilen histolojik gruplardır.
- Uterin sarkomlar (mezenkimal tümörler)
- Leiomyosarkom: Rahim düz kasından gelişen en sık uterin sarkom; hızlı büyüme ve erken metastaz eğilimi gösterebilir.
- Endometrial stromal sarkom (düşük ve yüksek dereceli): Düşük dereceli tip daha yavaş seyirli ve hormona duyarlı olabilir; yüksek dereceli tip daha agresiftir.
Ayrışmamış uterin sarkom ve malign mikst Müllerian tümör (karsinosarkom): Hem epitelyal hem mezenkimal bileşen içeren, klinik olarak yüksek riskli tümörlerdir
Moleküler Alt Tipler
Günlük pratikte jinekolojik tümörler; özellikle endometrium, over ve serviks için belirgin moleküler gruplara ayrılır. Bu sınıflama prognozu ve hangi hastanın hangi hedefe yönelik / immünoterapiden fayda görebileceğini belirlemede giderek daha fazla kullanılır. 3, 7, 12
- Endometrium kanseri, TCGA temelli dörtlü sınıflama bulunmaktadır
- POLE ultramutan grup
- DNA polimeraz ε (POLE) mutasyonu; çok yüksek mutasyon yükü.
- Genellikle genç hastalar ve çok iyi prognoz; çoğu olguda ek tedavi gereksinimi az.
- MSI-yüksek / dMMR grup
- Mismatch repair genlerinde (MLH1, MSH2, MSH6, PMS2) bozukluk.
- Orta derecede prognoz; immün kontrol noktası inhibitörlerine duyarlılık gösterebilir.
- Kopya sayısı düşük (“NSMP”) grup
- Çoğunlukla klasik endometrioid tip; hormon reseptör pozitif.
- Prognoz genellikle iyi–orta; standart cerrahi ± adjuvan tedavi uygulanır.
- Kopya sayısı yüksek / seröz-benzeri (TP53-anormal) grup
- Sıklıkla seröz veya yüksek dereceli tümörler; yaygın TP53 mutasyonu.
- En agresif grup; kemoterapi ve gerekirse hedefe yönelik tedaviler önemlidir.
- POLE ultramutan grup
- Over / tuba / primer peritoneal epitelyal kanserler
- Yüksek dereceli seröz karsinom (HRD-pozitif alt tip)
- Hemen tümünde TP53 mutasyonu; sık BRCA1/2 veya diğer HR gen kayıpları.
- Platin kemoterapi ve PARP inhibitörlerine en duyarlı grup; prognoz HRD durumuna göre değişir.
- Düşük dereceli seröz ve müsinöz tümörler (RAS-yolu odaklı)
- KRAS, BRAF, NRAS mutasyonları sık; büyüme daha yavaş ama kemoterapiye dirençli olabilir.
- Uzun süreli hormon tedavisi ve seçilmiş hedefe yönelik tedaviler gündemdedir.
- Berrak hücreli ve endometrioid tümörler (ARID1A/PI3K yolağı)
- ARID1A ve PIK3CA mutasyonları ile karakterize; sıklıkla endometriozisle ilişkili.
- Tromboz ve kemorezistans riski nedeniyle yakın takip ve yeni hedefli tedaviler önem kazanır.
- Yüksek dereceli seröz karsinom (HRD-pozitif alt tip)
- Serviks kanseri – HPV ilişkili ve HPV’den bağımsız alt tipler
- HPV ilişkili tümörler
- Yüksek riskli HPV (özellikle 16, 18) E6/E7 onkoproteinleri üzerinden p53 ve Rb’yi baskılar.
- Eşlik eden PIK3CA, PTEN, STK11, TP53 mutasyonları tümörün biyolojisini ve tedavi yanıtını etkiler.
- HPV’den bağımsız tümörler
- Özellikle bazı endoservikal adenokarsinom alt tiplerinde görülür.
- Daha farklı moleküler profillere ve genellikle daha kötü prognoza sahiptir.
- HPV ilişkili tümörler
- Vulva ve vajina skuamöz kanserleri
- HPV-pozitif alt tip
- Genellikle daha genç hastalarda; serviks kanseriyle benzer HPV ilişkili yolaklar.
- HPV-negatif alt tip
- Çoğunlukla ileri yaşta ve kronik inflamatuvar dermatoz zemininde gelişir.
- Sıklıkla TP53, PIK3CA ve FGFR3 mutasyonları taşır; biyoloji olarak daha agresif olabilir.
- HPV-pozitif alt tip
Bu moleküler alt tipler, klasik histolojik sınıflamanın üzerine ek bir “katman” sağlayarak; hangi hastada kemoterapi, hormon tedavisi, PARP inhibitörü, hedefe yönelik ajan veya immünoterapi kullanılması gerektiğini daha iyi belirlemeye yardımcı olur.
Anahtar Onkogenik Sinyal Yolları
Jinekolojik kanserlerin gelişimi ve tedavi direnci, birkaç temel sinyal yolunun bozulmasıyla ilişkilidir: 1, 3, 7, 12
- Hormon reseptör (ER/PR) ve östrojen yolu
- Özellikle endometrium ve bazı over kanserlerinde, östrojen ve progesteron hücre çoğalmasını artıran genleri aktive eder.
- Uzun süreli, karşılanmamış östrojen etkisi (obezite, anovulasyon vb.) endometrium kanseri riskini arttırır; hormon reseptör pozitif tümörler bu yola hedeflenen tedavilere (progestinler, aromataz inhibitörleri) duyarlıdır.
- PI3K/AKT/mTOR yolu
- Hücre büyümesi, metabolizma ve hayatta kalmanın ana düzenleyicilerinden biridir.
- PIK3CA mutasyonları ve PTEN kaybı, hem endometrium hem over ve serviks kanserlerinde sık görülür; bu değişiklikler yolu sürekli açık tutarak tümör büyümesi ve tedavi direncine katkıda bulunur.
- RAS/RAF/MEK/ERK (MAPK) yolu
- Özellikle düşük dereceli seröz ve müsinöz over tümörlerinde KRAS/BRAF mutasyonları ile aktive olur.
- Hücre proliferasyonu ve invazyonu artırır; bu yolun bileşenleri, seçilmiş hastalarda hedefe yönelik tedaviler için adaydır.
- DNA hasar yanıtı ve homolog rekombinasyon (HR) yolu
- BRCA1, BRCA2, RAD51C/D, PALB2 gibi genler çift sarmal DNA kırıklarının tamirinden sorumludur.
- Bu genlerde kalıtsal veya somatik bozukluk olduğunda “HR yetmezliği (HRD)” ortaya çıkar; özellikle yüksek dereceli seröz over kanserlerinde sık görülür ve tümörleri platin kemoterapiye ve PARP inhibitörlerine daha duyarlı hale getirir.
- Mismatch onarım (MMR) ve mikrosatellit instabilite (MSI) yolu
- MLH1, MSH2, MSH6, PMS2 genlerindeki kusurlar DNA eşleşme hatalarının birikmesine yol açar.
- MSI-yüksek/dMMR endometrium ve bazı over–serviks kanserlerinde yüksek mutasyon yükü oluşur; bu da immün kontrol noktası inhibitörlerine iyi yanıtla ilişkilidir.
- HPV onkogenleri ve p53/Rb yolu (serviks, vajen, vulva)
- Yüksek riskli HPV tiplerinin E6 ve E7 onkoproteinleri, p53 ve Rb tümör baskılayıcı proteinlerini devre dışı bırakarak hücre döngüsünü kontrolsüz hale getirir.
- Bu yolun aktive olması serviks, vajen ve vulvanın HPV ilişkili skuamöz kanserlerinin temel sürücüsüdür.
- Wnt/β-katenin, Notch ve JAK/STAT yolları
- Özellikle endometrioid endometrium ve bazı over kanserlerinde tümör kök hücreleri, epitel-mezenkimal geçiş, anjiyogenez ve bağışıklık kaçışında rol oynar.
- Bu yolların düzensizliği, nüks ve kemorezistansla ilişkilendirilmekte olup yeni nesil hedefe yönelik tedaviler için araştırılmaktadır.
Prognostik Biyobelirteçler
Klinik pratikte jinekolojik kanserlerde prognozu ve tedavi yanıtını öngörmek için hem klasik hem de moleküler biyobelirteçler birlikte kullanılır: 3, 7, 12
- Klasik parametreler:
- Tümör evresi (FIGO/TNM), lenf nodu tutulumu
- Histolojik alt tip ve tümör derecesi
- Tümör boyutu, cerrahi sınır durumu (R0/R1)
- İmmünohistokimyasal belirteçler:
- ER, PR: Pozitiflik, özellikle endometrium ve bazı over tümörlerinde hormon tedavisine yanıt göstergesi.
- p16, p53: Serviks ve over kanserlerinde HPV ilişkisi ve tümörün agresifliği hakkında bilgi verir.
- Ki-67: Proliferasyon indeksi; yüksek değerler daha hızlı büyüyen ve genellikle daha agresif tümörleri gösterir.
- MMR proteinleri (MLH1, MSH2, MSH6, PMS2): Bu proteinlerden birinin kaybı mikrosatellit instabiliteyi (MSI-yüksek/dMMR) düşündürür ve immünoterapi için önemli bir biyobelirteçtir.
- PD-L1 ekspresyonu: Özellikle serviks ve bazı over/endometrium kanserlerinde immün kontrol noktası inhibitörlerinden fayda görme olasılığını öngörmede kullanılır.
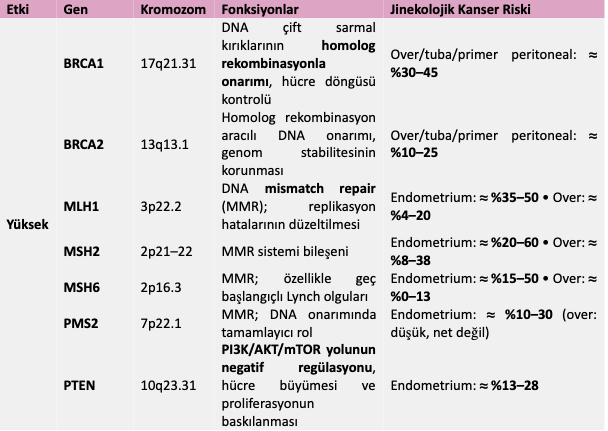
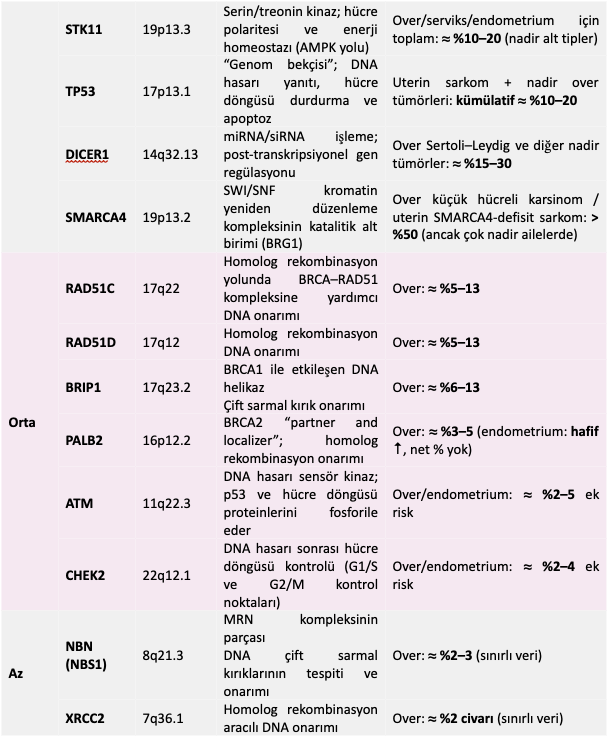
- Sık görülen genetik değişiklikler:
- Kalıtsal (germline) genler – risk artışı ve tedavi seçimi:
- BRCA1/BRCA2, RAD51C/D, BRIP1, PALB2: Özellikle yüksek dereceli seröz over/tuba/primer peritoneal kanser için yaşam boyu riski artırır; bu hastalar PARP inhibitörü tedavisinden anlamlı fayda görebilir.
- Lynch sendromu genleri (MLH1, MSH2, MSH6, PMS2, EPCAM): Endometrium ve bazı over kanserlerinde belirgin risk artışı; MSI-yüksek/dMMR fenotipi ile immünoterapiye duyarlılık gösterebilir.
- PTEN (Cowden), STK11 (Peutz–Jeghers), TP53 (Li–Fraumeni): Endometrium, over ve uterin sarkomlar için yüksek fakat daha nadir kalıtsal predispozisyon genleridir.
- Somatik gen değişiklikleri – tümör biyolojisi ve hedefe yönelik tedaviler:
- TP53: Yüksek dereceli seröz over ve bazı endometrium/serviks kanserlerinde en sık mutasyona uğrayan gendir; genellikle daha agresif seyirle ilişkilidir.
- PIK3CA ve PTEN kaybı: Özellikle endometrium ve bazı over/serviks kanserlerinde PI3K/AKT/mTOR yolunun aktivasyonu ile ilişkilidir; bu yolak hedefli tedaviler için adaydır.
- ARID1A: Endometrioid ve berrak hücreli over/endometrium tümörlerinde sık; kromatin düzenlenmesindeki bozuklukla ilişkili.
- KRAS, BRAF, NRAS: Düşük dereceli seröz ve müsinöz over tümörlerinde, bazı endometrioid kanserlerde görülür; MAPK yolunun aktivasyonunu gösterir.
- CTNNB1 (β-katenin): Özellikle endometrioid endometrium kanserinde Wnt yolunun aktivasyonunu yansıtır.
- ERBB2 (HER2) amplifikasyonu: Seröz endometrium ve bazı over/serviks kanserlerinde saptanabilir ve HER2 hedefli tedavilere aday hasta grubunu tanımlar.
- CDKN2A/B kaybı veya metilasyonu: Hücre döngüsü kontrolünün bozulmasıyla ilişkilidir; özellikle serviks ve vulva/vajina skuamöz kanserlerinde görülebilir.
- Kalıtsal (germline) genler – risk artışı ve tedavi seçimi:
En Çok Görülen Metastatik Bölgeler
Jinekolojik kanserler (rahim, rahim ağzı, yumurtalık, vulva ve vajina) en sık şu bölgelere metastaz yapar:
- Periton ve omentum (karın zarı ve karın içi yağ dokusu)
- Lenf düğümleri (pelvik, paraaortik, inguinal ve uzak lenf düğümleri)
- Akciğer ve plevra
- Karaciğer
- Kemik
- Beyin ve merkezi sinir sistemi (özellikle ileri evre ve agresif alt tiplerde)
Over ve primer peritoneal kanserlerde karın zarı boyunca yayılım çok karakteristiktir; omentum, bağırsak yüzeyleri ve diyafram tutulumu karın şişliği, hazımsızlık, erken doyma ve asit (karında sıvı birikimi) ile kendini gösterebilir. Lenf nodu metastazları kasık, pelvis veya karın arkasında büyümüş bezler şeklinde saptanabilir; bazen yalnızca görüntülemeyle fark edilir. Akciğer ve plevra metastazları nefes darlığı, kuru öksürük ve göğüs ağrısı; karaciğer metastazları karın üst kısmında dolgunluk, iştahsızlık ve karaciğer fonksiyon testlerinde bozulma ile belirti verebilir. Kemik metastazları ağrı, kırık riski ve hareket kısıtlılığına yol açarken, beyin metastazları baş ağrısı, görme bozukluğu, dengesizlik ya da nörolojik kayıplarla ortaya çıkabilir. Hangi organa yayılma eğiliminin daha baskın olduğu, tümörün köken aldığı organ, histolojik ve moleküler alt tipine göre değişir; bu nedenle metastatik hastalarda şikâyetler yakından izlenir ve gerektiğinde ilgili organa yönelik hedefli görüntüleme yapılır. 2, 8, 10
Tedavi Stratejileri
Tedavi, tümörün organı, evresi, histolojik ve moleküler alt tipi, hastanın yaşı, genel durumu ve fertilite isteği dikkate alınarak multidisipliner konseyde planlanır. 1, 3, 8, 13
- Cerrahi
- Endometrium ve over/tuba/primer peritoneal kanserler:
- Total histerektomi ± bilateral salpingo-ooferektomi
- Gerekli hastalarda sentinel lenf nodu örneklemesi veya sistematik lenf nodu diseksiyonu
- Over kanserinde sitoredüktif (debulking) cerrahi, mümkünse “rezidü yok” hedefiyle
- Serviks kanseri:
- Erken evrede konizasyon veya radikal histerektomi ± pelvik lenfadenektomi
- Uygun olgularda fertilite koruyucu radikal trakelektomi
- Vulva ve vajina kanserleri / uterin sarkomlar:
- Tümör lokalizasyonu ve yaygınlığına göre lokal eksizyon, radikal vulvektomi veya histerektomi
- Endometrium ve over/tuba/primer peritoneal kanserler:
- Radyoterapi
- Endometrium kanserinde cerrahi sonrası adjuvan vajinal brakiterapi veya pelvik radyoterapi (risk grubuna göre)
- Serviks kanserinde lokal ileri evrede standart eş zamanlı kemoradyoterapi (dış alan + brakiterapi)
- Vulva ve vajina kanserlerinde organ koruyucu yaklaşımların parçası olarak preoperatif veya postoperatif RT
- Sistemik Tedaviler
- Kemoterapi
- Over/tuba/primer peritoneal kanserlerde platin-bazlı kombinasyonlar (ör. paklitaksel + karboplatin)
- Yüksek riskli endometrium, serviks ve vulva/vajina kanserlerinde adjuvan veya palyatif amaçlı
- Hormon tedavisi
- ER/PR pozitif endometrium kanserinde progestinler, aromataz inhibitörleri, seçilmiş hastalarda LNG-IUD
- Bazı düşük dereceli over tümörlerinde (örn. düşük dereceli seröz) hormon tedavisi seçenek olabilir
- Hedefe yönelik tedaviler
- PARP inhibitörleri: BRCA mutasyonu veya HRD pozitif over/tuba/primer peritoneal kanserlerde idame tedavi
- Anti-anjiyojenik ajanlar: Seçilmiş over kanseri olgularında kemoterapiye ek veya idame (ör. bevacizumab)
- İmmünoterapi
- MSI-yüksek/dMMR endometrium kanserlerinde kontrol noktası inhibitörleri
- PD-L1 pozitif veya TMB-yüksek serviks/over tümörlerinde kemoterapiyle kombine veya monoterapi
- Kemoterapi
- Takip ve Uzun Dönem Yönetim
- Tedaviye bağlı geç yan etkilerin (menopozal semptomlar, infertilite, barsak/mesane fonksiyonları, kemik sağlığı) yönetimi
- Düzenli fizik muayene ve gerektiğinde görüntüleme ile nüks taraması
- Genetik risk taşıyan hastalar ve aile bireyleri için genetik danışmanlık ve tarama programlarının planlanması
HPV aşısı tedavi eder mi?
Hayır. HPV aşısı koruyucudur; mevcut enfeksiyonu veya kanseri tedavi etmez.
Fertilite korunabilir mi?
Erken evre ve uygun olgularda cerrahi veya medikal yöntemlerle korunabilir.
Genetik yatkınlık varsa ne yapılmalı?
BRCA veya Lynch sendromu olan kişiler için koruyucu cerrahi ve düzenli tarama önerilir.
İletişim
Size Nasıl Yardımcı Olabilirim?
Galen Tınaztepe Bayraklı Hastanesi
- 0 (232) 966 14 14
- 0530 915 15 62
- destek@ibrahimpetekkaya.com
- Manavkuyu, 250. Sk. No: 23, Bayraklı/İzmir

